Händehygiene in der medizinischen Praxis: Richtig desinfizieren
Wirksame Händehygiene ist die praktischste Maßnahme zur Verhinderung von im Gesundheitswesen erworbenen Infektionen und muss korrekt und konsequent durchgeführt werden. Verwenden Sie für die routinemäßige Versorgung, wenn die Hände nicht sichtbar verschmutzt sind, alkoholbasierte Händedesinfektion (60–80 % Ethanol/Isopropanol), und Seife und Wasser bei sichtbarer Kontamination, nach dem Toilettengang oder bei C.-difficile-/Norovirus‑Infektionen. Befolgen Sie zeitgeregelte Techniken (20–30 s für alkoholbasierte Händedesinfektion, 40–60 s für Seife), sorgen Sie für gründliches Trocknen und priorisieren Sie leicht zugängliche Spender, Schulung und Überwachung zur Aufrechterhaltung der Compliance — weiterführende Hinweise beschreiben präzise Schritte und die Integration in Arbeitsabläufe.
Warum Händehygiene in klinischen Einrichtungen wichtig ist
Jedes Jahr sind ein erheblicher Anteil der hospitalisierten Patienten von gesundheitsassoziierten Infektionen betroffen, und unzureichende Händehygiene ist ein wesentlicher, messbarer Beitrag zur Übertragung von Krankheitserregern in klinischen Umgebungen. Der Text betont, dass konsequente, evidenzbasierte Händedesinfektion die Kreuzübertragung von Organismen wie MRSA, VRE und C. difficile reduziert, wobei quantitative Studien nach der Einführung multimodaler Händehygieneprogramme niedrigere Infektionsraten zeigen. Händehygiene wird als grundlegende Maßnahme zur Infektionsprävention dargestellt, die sich mit Patientenbeteiligung überschneidet, indem Patienten über Händehygienemaßnahmen informiert und zu gemeinsamer Wachsamkeit ermutigt werden. Die Diskussion verbindet Händehygiene mit Verschiebungen in der mikrobiellen Ökologie auf Haut und Oberflächen: gezielte Antisepsis verringert die pathogenische Belastung, wobei anerkannt wird, dass die Erhaltung nützlicher Kommensalen und die Vermeidung selektiver Drucke, die resistente Stämme begünstigen, notwendig sind. Politische Implikationen umfassen routinemäßige Überwachung, klare Protokolle, leicht zugängliche alkoholbasierte Händedesinfektionsmittel und Schulungen für Personal und Patienten. Der Abschnitt schließt mit der Feststellung, dass präzise, überwachte Händehygiene eine messbare, wirkungsvolle Intervention zur Reduzierung gesundheitsassoziierter Infektionen ist.
Wann Handhygiene durchführen: Die fünf Momente für die Gesundheitsversorgung
Der Five-Moments-Rahmen legt kritische Zeitpunkte für die Händehygiene fest, um die Übertragung von Erregern zu verhindern und sowohl Patienten als auch Personal zu schützen. Evidenz unterstützt die Durchführung der Händehygiene unmittelbar vor dem Patientenkontakt, um die Übertragung von Organismen auf den Patienten zu verringern, und unmittelbar nach Exposition gegenüber Körperflüssigkeiten, um den Gesundheitsdienstleister und die Umgebung zu schützen. Die Einhaltung dieser beiden Zeitpunkte, kombiniert mit den anderen Punkten des Rahmens, korreliert konsistent mit niedrigeren Raten von mit der Gesundheitsversorgung assoziierten Infektionen.
Vor dem Patientenkontakt
Vor dem Kontakt mit dem Patienten ist Händehygiene erforderlich, um die Übertragung von Mikroorganismen durch das Gesundheitspersonal auf Patienten zu verhindern und die mit der Gesundheitsversorgung verbundenen Infektionen zu reduzieren. Die Praktizierende/der Praktizierende sollte unmittelbar vor dem Berühren des Patienten ein alkoholbasiertes Handdesinfektionsmittel anwenden, auch während der Begrüßung des Patienten, um die mikrobielle Übertragung zu minimieren. Die Hände müssen sichtbar sauber sein; sind sie verschmutzt, mit Wasser und Seife waschen. Handschuhe sind kein Ersatz für Händehygiene — die Anwendung von Handdesinfektionsmittel geht dem Anlegen der Handschuhe voraus und erfolgt nach dem Ausziehen der Handschuhe, wenn dies für andere Gelegenheiten angezeigt ist. Hinweise und praktische Schritte:
- Die Händedesinfektion beim Raumzutritt vor dem Berühren des Patienten durchführen.
- Empfohlene Menge und Reibetechnik für 20–30 Sekunden verwenden.
- Seife und Wasser anwenden, wenn die Hände sichtbar verschmutzt sind oder nach dem Verdacht auf Kontakt mit Sporen.
- Die Haut mit einem zugelassenen Emolliens (feuchtigkeitsspendendes Mittel) rehydrieren, um die Hautintegrität und die Einhaltung zu erhalten.
Nach Körperflüssigkeitskontakt
Nach dem Kontakt mit einem Patienten und der beim Betreten des Zimmers behandelten potenziellen Kontaminationsrisiken richtet sich die Aufmerksamkeit auf die Händehygiene nach dem Kontakt mit Körperflüssigkeiten. Das Gesundheitspersonal sollte eine sofortige Händedesinfektion mit einer alkoholbasierten Formulierung durchführen, die nachweislich viruzid und bakterizid wirkt, sofern die Hände nicht sichtbar verschmutzt sind; in diesem Fall sind Seife und Wasser erforderlich. Die Maßnahme reduziert das Übertragungsrisiko und ermöglicht die zeitnahe Einleitung einer gegebenenfalls erforderlichen Beratung nach Exposition. Die Dokumentation des Expositionsereignisses und die Einleitung der arbeitsmedizinischen Nachsorge müssen den institutionellen Protokollen folgen, einschließlich Risikobewertung und ggf. Testungen. Die Einhaltung sollte auditiert und rückgemeldet werden. Schulungen betonen Reihenfolge, Dauer und Produktauswahl auf evidenzbasierter Grundlage; die Richtlinien verknüpfen Händehygiene mit umfassenderen Infektionskontrollmaßnahmen und mit Arbeitsschutzverfahren nach Kontakten mit Körperflüssigkeiten.
Händewaschen mit Seife und Wasser: Hinweise und Schritte
Händewaschen mit Seife und Wasser ist angezeigt, wenn die Hände sichtbar verschmutzt sind, nach Kontakt mit Körperflüssigkeiten und nach der Versorgung von Patienten mit bekannten oder vermuteten sporenbildenden Organismen. Die empfohlene Technik umfasst das Befeuchten, das Auftragen von Seife, das Einschäumen aller Flächen einschließlich der Interdigitalräume und der Fingernägel für mindestens 20 Sekunden, gründliches Abspülen und die Verwendung eines sauberen Handtuchs oder eines Händetrockners. Nach dem Trocknen sollten Kliniker geeignete Nachsorgemaßnahmen wie das Eincremen bei Bedarf durchführen und für nachfolgende Maßnahmen bei Bedarf eine Barriere (z. B. Handschuhe) verwenden.
Wann zu waschen
Wann sollte das Händewaschen mit Seife und Wasser dem alkoholbasierten Handrub vorgezogen werden? Evidenzbasierte Leitlinien geben spezifische Indikationen und Zeitpunkte an, an denen Waschen anstelle von alkoholbasierten Handdesinfektionsmitteln empfehlenswert ist. Kliniker sollten das Händewaschen in definierten Situationen priorisieren, um das Patientenrisiko zu reduzieren und Arbeitsabläufe wie Schichtwechsel und Patientenschulung zu unterstützen.
- Sichtbare Verschmutzung oder Kontamination mit Blut, Körperflüssigkeiten oder proteinreichem Material.
- Bei Verdacht auf oder bestätigter Clostridioides difficile-, Norovirus-Infektion oder anderen sporenbildenden/nicht-umhüllten Erregern.
- Nach der Benutzung der Toilette und vor der Handhabung von Lebensmitteln oder der Verabreichung von Nahrung an Patienten.
- Nach längerem Patientenkontakt, wenn Bewohner/Patienten unter Isolation wegen enterischer Infektionen stehen und Kontaminanten entfernt werden müssen.
Diese Indikationen stimmen mit den Infektionsschutzprotokollen überein und sollten während Schichtwechseln sowie in der Patientenschulung betont werden.
Richtige Händewaschschritte
Nachdem Umstände festgestellt wurden, die ein Waschen mit Seife und Wasser anstelle alkoholbasierter Reinigungsmittel erfordern, beschreibt Folgendes die schrittweise Technik für effektives Händewaschen mit Seife und Wasser. Die Person befeuchtet die Hände mit sauberem laufendem Wasser, gibt ausreichend Seife auf, um alle Flächen zu bedecken, und schäumt mindestens 20 Sekunden lang, wobei Handflächen, Handrücken, Zwischenräume der Finger, Daumen, Fingerspitzen und Handgelenke einbezogen werden. Mechanische Reibung und Abspülen entfernen Schmutz und Krankheitserreger. Trocknung und Nachsorge nach dem Waschen werden separat behandelt. Die Technik sollte den Patientinnen und Patienten im Rahmen der Patientenaufklärung demonstriert und zur Förderung von Verhaltensänderungen verstärkt werden. Das klinische Personal sollte institutionellen Protokollen folgen, die Zeitüberwachung nutzen und die Einhaltung dort dokumentieren, wo dies erforderlich ist. Periodische Kompetenzprüfungen und Rückmeldungen unterstützen eine anhaltende Compliance und verringern das Infektionsrisiko.
Trocknen und Nachbehandlung nach dem Waschen
Nach gründlichem Abspülen sind angemessenes Trocknen und Nachsorge nach dem Waschen entscheidend, um die Übertragung von Mikroorganismen zu minimieren und Hautschäden zu vermeiden. Priorität hat die schnelle Entfernung von Feuchtigkeit ohne abrasive Reibung; Einweg-Papiertücher oder fusselfreie Baumwolltücher werden bevorzugt, aber Alternative wie Händetrockner können akzeptabel sein, wenn sie sich als schnell und nicht-aerosolisierend erwiesen haben. Nach dem Trocknen die Haut auf Hautrisse oder Dermatitis überprüfen, bevor man Kontakt mit Patienten aufnimmt.
- Hände mit Einweg-Papiertüchern oder fusselfreiem Tuch trockentupfen; kräftiges Reiben vermeiden.
- Händedesinfektionsmittel auf Alkoholbasis verwenden, wenn die Hände vollständig trocken sind und die Maßnahme schnelle erneute Desinfektion erfordert.
- Nach Dienstzeiten Emollient (Hautpflegemittel) auftragen; Zeitpunkt der Anwendung so planen, dass die Integrität von Handschuhen nicht beeinträchtigt wird.
- Wiederkehrende Hautprobleme dokumentieren und Produkte anpassen, um Barrierestörungen und mikrobielle Reservoirs zu reduzieren.
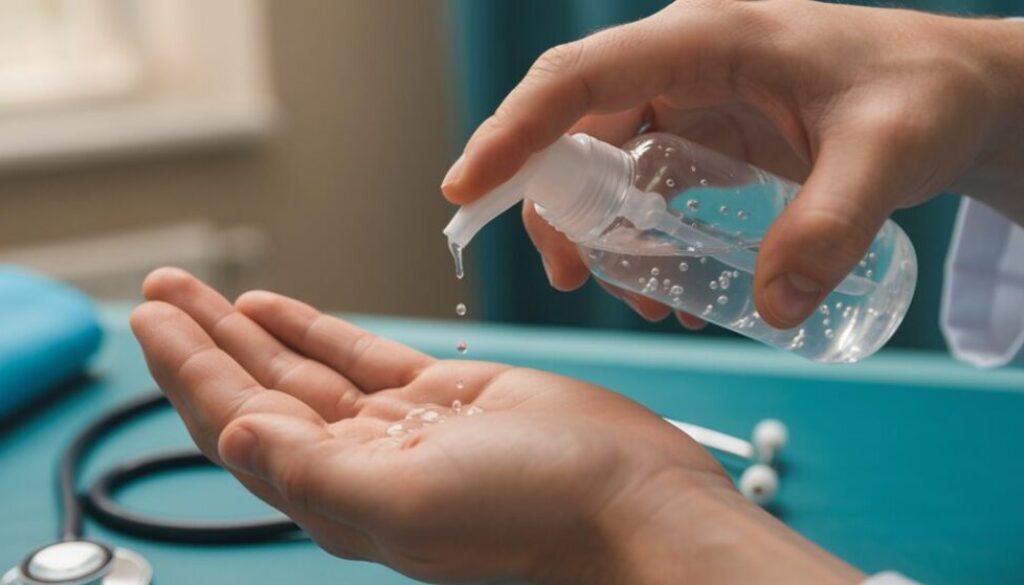
Alkoholbasierte Händedesinfektionsmittel: Wann und wie man sie verwendet
Routinemäßig vor und nach Patientenkontakt angewendet, sind alkoholbasierte Händedesinfektionsmittel (ABHRs) die bevorzugte Methode der Händehygiene in klinischen Umgebungen für nicht verschmutzte Hände, da sie die mikrobielle Belastung schnell reduzieren, weniger reizend sind als Seife und Wasser und nur eine Anwendung von 20–30 Sekunden erfordern, wenn sie 60–80 % Ethanol oder Isopropanol enthalten. ABHRs sind wirksam gegen behüllte Viren und die meisten Bakterien; ihre Wirksamkeit ist jedoch bei bestimmten nicht-behüllten Viren und bakteriellen Sporen reduziert, weshalb situativ Seife und Wasser erforderlich sind. Bedenken hinsichtlich Alkoholresistenz sind weitgehend unbegründet für klinisch relevante Organismen, da Resistenzmechanismen bei den empfohlenen Konzentrationen keinen signifikanten Schutz bieten. Bei der Auswahl sollten validierte Formulierungen, ein geeigneter Alkoholgehalt und zugesetzte Emollienzien zur Verbesserung der Hautverträglichkeit und Therapietreue Priorität haben. Die Platzierung von Spendern muss die Zugänglichkeit an der Point-of-Care gewährleisten, um die Compliance zu maximieren. Lagerung fern von Hitze und regelmäßige Bestandskontrollen erhalten die Wirksamkeit. Schulungen sollten die Indikationen für ABHR versus Händewaschen, Kontraindikationen (sichtbare Verschmutzung, Exposition gegenüber sporenbildenden Erregern) und die Bedeutung des Trocknens vor dem Anziehen von Handschuhen zur Vermeidung einer Beeinträchtigung der Handschuhintegrität betonen.
Korrekte Technik: Schritt-für-Schritt-Handdesinfektion
Nachdem festgelegt wurde, wann alkoholbasierte Händedesinfektionsmittel im Vergleich zu Seife und Wasser zu verwenden sind, richtet sich die Aufmerksamkeit auf die genauen Bewegungen und die Timing, die eine Reduktion der Mikroorganismen bewirken. Das Verfahren wird objektiv beschrieben und betont messbare Handlungen und Ergebnisse, die durch Studien und UV-Bewertungsmethoden validiert sind. Taktile Rückmeldung weist auf ausreichendes Produktvolumen und -verteilung hin; das Ausziehen von Handschuhen geht dem Händewaschen voraus, wenn dies angezeigt ist. Visuelles Training mit fluoreszierenden Markern unterstützt die Kompetenzentwicklung.
- Die empfohlene Menge entnehmen; auf die taktile Rückmeldung achten, während sich das Produkt verteilt.
- Handflächen, Zwischenräume der Finger, Handrücken, Daumen, Fingerspitzen und Handgelenke mindestens 20–30 Sekunden bei Reinigungen mit alkoholbasiertem Mittel bzw. 40–60 Sekunden bei Seife und Wasser einreiben.
- Bei Verwendung von Seife abspülen und mit Einmalhandtüchern trocknen; Handschuhe nach einer Technik ausziehen, die eine Re-Kontamination minimiert.
- Periodisch UV-Assessment oder visuelle Trainingssimulationen verwenden, um Gründlichkeit zu überprüfen und Schwachstellen zu korrigieren.
Die Schritte sind methodisch dargestellt, um reproduzierbare Praxis sowie eine objektive Bewertung von Compliance und Wirksamkeit zu ermöglichen.
Häufige Fehler, die die Wirksamkeit verringern
Warum erreichen ansonsten einfache Schritte zur Händedesinfektion nicht die erwartete mikrobielle Reduktion? Misserfolge spiegeln oft Verfahrensabweichungen und Materialprobleme wider. Unvollständige Abdeckung, unzureichende Einwirkzeit und hastiges Reiben hinterlassen Mikro‑Reservoire an Fingerspitzen und Interdigitalräumen; quantitative Studien verbinden verkürzte Anwendung mit reduzierter Log‑Reduktion. Handschuhfehler — das Anziehen von Handschuhen ohne vorherige Händedesinfektion, längere kontinuierliche Nutzung oder Kreuzkontamination durch Berühren nicht‑steriler Flächen — negieren den Nutzen und verbreiten Organismen. Unzureichendes Trocknen nach dem Waschen oder dem Auftragen von Alkohol vermindert die Wirksamkeit, indem es Wirkstoffe verdünnt oder die volle antimikrobielle Wirkung verhindert. Produktablauf und unsachgemäße Lagerung bauen Wirkstoffe ab; abgelaufene Formulierungen zeigen verringerte Potenz und veränderte Verdampfungsraten, was die Desinfektion untergräbt. Das Nichteinhalten empfohlener Volumina, die Verwendung verdünnter oder kontaminierter Spender und das Ignorieren sichtbarer Verschmutzung vor der Desinfektion verringern alle die Effektivität. Systematische Audits, klare Protokolle, Schulung des Personals und Überprüfung der Versorgung mindern diese Fehler. Objektive Überwachung von Technik und Materialien ist entscheidend, um korrekte Schritte in verlässliche mikrobielle Reduktion zu verwandeln.
Produktauswahl: Seifen, Salben und hautfreundliche Optionen
Angesichts der oben aufgeführten verfahrensbedingten und materialbezogenen Mängel wird die Auswahl der richtigen Handreinigungsprodukte zu einem primären Kontrollpunkt, um eine konsistente mikrobielle Reduktion zu erreichen. Die Diskussion konzentriert sich auf Wirksamkeit, Verträglichkeit und Lebenszyklusbetrachtungen. Die Evidenz spricht für alkoholbasierte Reibungen (60–80 % Ethanol/Isopropanol) für eine schnelle, breitbandige Wirksamkeit; antimikrobielle Seifen sind situativ angemessen, wenn die Hände sichtbar verschmutzt sind. Hautfreundliche Optionen — Emollienzien, pH‑ausgeglichene Basen und parfümfreie Formulierungen — verringern das Dermatitisrisiko und erhalten die Hautbarrierefunktion, was die Compliance verbessert.
Praktische Auswahlkriterien:
- Wählen Sie Reinigungsgele/Reibungen mit validierter Alkoholkonzentration und einer Trocknungszeit, die mit dem Arbeitsablauf kompatibel ist.
- Bevorzugen Sie Seifen mit niedrigem Irritationspotenzial und minimalen antimikrobiellen Zusatzstoffen, sofern nicht angezeigt.
- Wählen Sie Produkte, die als parfümfrei gekennzeichnet sind und mit rückfettenden Substanzen versehen sind, um Hautschäden vorzubeugen.
- Beurteilen Sie die Umweltwirkung: biologische Abbaubarkeit, Verpackungsabfall und Formulierungs‑Toxizität.
Die Beschaffung sollte unabhängige Wirksamkeitsdaten, dermatologische Prüfungen und Lieferantentransparenz zu Umweltkennzahlen verlangen, um Infektionskontrolle mit dem Arbeitsschutz in Einklang zu bringen.
Handhygiene in den Arbeitsablauf integrieren, ohne die Versorgung zu verlangsamen
Als integraler Bestandteil der klinischen Abläufe statt einer Zusatzaufgabe muss die Händehygiene in Arbeitsabläufe integriert werden, um die Patientensicherheit zu erhalten, ohne die Arbeitszeit zu verlängern; Studien zeigen, dass strategisch platzierte alkoholbasierte Händedesinfektionsmittelspender, kurze standardisierte Momente zur Händedesinfektion und Aufgabenabfolgen, die unnötige Wechsel minimieren, die Durchlaufzeiten erhalten oder sogar verbessern können, während die Compliance gewahrt bleibt. Die Umsetzung konzentriert sich auf kartierte Versorgungssequenzen, die Gelegenheiten zur Händedesinfektion mit Verfahrenspausen in Einklang bringen, um zusätzliche Schritte zu vermeiden. Workflow-Nudges – visuelle Hinweise am Point-of-Care und Prozessaufforderungen in Checklisten – reduzieren die kognitive Belastung. Kurze Mikropausen-Erinnerungen, die zwischen Patiententätigkeiten eingefügt werden, normalisieren die Antisepsis, ohne Begegnungen zu verlängern. Wearable-Erinnerungen können Kliniker in Phasen hoher Intensität unterstützen, indem sie verpasste Gelegenheiten anzeigen. Timing-Audits quantifizieren die hinzugefügten Sekunden pro Episode und identifizieren Engpässe für ein Redesign. Pilotdaten zeigen, dass die Integration der Antisepsis in natürliche Aufgaben‑grenzen statt das Einfügen diskreter Ereignisse eine hohe Adhärenz aufrechterhält und neutrale bis positive Effekte auf die Gesamtdauer der Aufgaben hat, was eine skalierbare Einführung in verschiedenen klinischen Umgebungen unterstützt.
Überwachung, Schulung und Aufrechterhaltung der Einhaltung
Die Einbeziehung robuster Überwachung, gezielter Schulungen und strukturierter Verstärkung ist entscheidend, um die Händehygiene-Compliance über die Zeit aufrechtzuerhalten. Der Abschnitt beschreibt systematische Ansätze: Implementierung validierter Prüfwerkzeuge, regelmäßige Kompetenzbewertungen und Feedback-Schleifen. Beobachtungsprüfungen kombiniert mit elektronischer Überwachung liefern objektive Kennzahlen; Daten sollten in kurzes, umsetzbares Feedback einfließen. Schulungen betonen Technik, Indikationen und zeiteffiziente Integration in Aufgaben, wobei Simulation und Microlearning eingesetzt werden. Verhaltensanreize werden vorsichtig angewandt, wobei teamorientierte Anerkennung und messbare Leistungsziele gegenüber individueller Bestrafung bevorzugt werden. Nachhaltige Compliance erfordert Unterstützung durch die Führung, Verfügbarkeit von Ressourcen und regelmäßige Überprüfung der Richtlinien.
- Standardisieren Sie Prüfwerkzeuge mit klaren Indikatoren und Berichtsfrequenz.
- Führen Sie gezielte, kompetenzbasierte Schulungen durch, die an beobachteten Lücken anknüpfen.
- Geben Sie zeitnahes, nicht-punitives Feedback und aggregierte Leistungs-Dashboards.
- Richten Sie Verhaltensanreize an Patientensicherheitszielen und kontinuierlicher Verbesserung aus.
Evaluationszyklen finden vierteljährlich statt, wobei Ergebniskennzahlen die iterative Verfeinerung von Schulungs- und Überwachungsprotokollen steuern.