Sichere Anwendung von Diagnostikgeräten im Praxisalltag
Sichere Verwendung diagnostischer Geräte im Alltag erfordert abgestimmte Geräteauswahl, routinemäßige Funktionsprüfungen und planmäßige Kalibrierung, um Genauigkeit zu gewährleisten. Geräte müssen mit validierten Mitteln gereinigt, gemäß den Herstellerbedingungen gelagert und Bestände nach Ablaufdatum umgesetzt werden. Korrekte Patientenpositionierung, sichere Sensoranbringung und Artefakterkennung verringern Fehler. Batterien und Verbrauchsmaterialien benötigen sichere Handhabung und rückverfolgbare Kennzeichnung. Elektronische Protokolle verknüpfen Geräte-IDs, Kalibrierungen und Vorfälle. Weitere Anleitungen enthalten praxisnahe Checklisten, Reinigungspläne und Schulungsschritte.
Die richtige Diagnosegerät-Auswahl für die jeweilige Umgebung
Bei der Auswahl eines Diagnosegeräts für eine bestimmte klinische Umgebung sollten Entscheidungsträger vorrangig die Leistungsmerkmale des Geräts, die Kompatibilität mit bestehenden Arbeitsabläufen und nachgewiesene Sicherheitsprofile berücksichtigen. Der Auswahlprozess bewertet Sensitivität, Spezifität, Zuverlässigkeit, Wartungsbedarf und Anbieterunterstützung im Verhältnis zu Budgetbeschränkungen, um eine nachhaltige Anschaffung und den Betrieb zu gewährleisten. Klinische Führungskräfte beurteilen die Integration in Arbeitsabläufe, indem sie Aufgaben, Datenfluss und Personalrollen abbilden, um Störungen und Schulungsaufwand zu minimieren. Die Einhaltung gesetzlicher Vorschriften, die Interoperabilität mit elektronischen Gesundheitsakten und klare Benutzeroberflächen verringern Fehlerraten und unterstützen eine schnelle Einführung. Risikobewertungen berücksichtigen Geräteausfallmodi, Reinigungsanforderungen und patientensicherheitsbezogene Ergebnisse, die in peer‑reviewten Fachpublikationen dokumentiert sind. Kosten‑Nutzen‑Analysen vergleichen Lebenszykluskosten, Verbrauchsmaterialien und Ausfallzeiten. Pilotversuche in repräsentativen Settings liefern objektive Leistungsdaten und Rückmeldungen des Personals. Die Beschaffung bevorzugt Geräte, die in vergleichbaren klinischen Kontexten objektive Vorteile, transparente Leistungskennzahlen und etablierte Servicenetzwerke nachweisen, um Implementierungsrisiken zu mindern und den klinischen Nutzen zu maximieren.
Vorbereiten von Geräten vor der Anwendung am Patienten
Vor jeder Patientenbegegnung müssen Geräte gemäß standardisierten Protokollen inspiziert, konfiguriert und überprüft werden, um die Funktionsfähigkeit und Patientensicherheit zu gewährleisten. Der Anwender führt eine visuelle und funktionale Kontrolle durch: intaktes Gehäuse, sichere Anschlüsse, klare Anzeigen und kalibrierte Sensoren. Die Stromversorgung wird bestätigt; die Batteriepaarung wird verifiziert, um unerwartete Abschaltungen zu verhindern und eine korrekte Gerätekommunikation sicherzustellen. Geräteeinstellungen werden auf die vorgesehenen Untersuchungsparameter abgestimmt und in der Dokumentation festgehalten. Software‑Updates werden gemäß den Herstellerangaben angewendet, wobei Version und Patch‑Hinweise protokolliert werden; Updates werden nach Möglichkeit an einem nicht‑klinischen Gerät validiert, um Arbeitsabläufe nicht zu stören. Alarmgrenzen und Datenspeicherpfade werden getestet, und etwaige Fehlercodes werden vor Gebrauch behoben. Die Dokumentation aller vorbereitenden Schritte unterstützt Rückverfolgbarkeit und die Einhaltung gesetzlicher Vorgaben. Falls ein Gerät die Überprüfung nicht besteht, wird es außer Betrieb genommen, gekennzeichnet und zur Behebung an die Biomedizinische Technik gemeldet. Routinelisten reduzieren Variabilität und verbessern die Reproduzierbarkeit diagnostischer Ergebnisse.
Reinigungs- und Desinfektionsprotokolle
Reinigungs- und Desinfektionsprotokolle müssen oberflächenverträgliche Desinfektionsmittel spezifizieren, die für die Materialien und Komponenten jedes diagnostischen Geräts validiert sind. Empfohlene Reinigungsintervalle sollten gerätespezifisch sein und sich nach den Herstelleranweisungen, der Nutzungsfrequenz und dem Infektionsrisiko richten, um Wirksamkeit zu gewährleisten, ohne die Ausrüstung zu beschädigen. Die Verfahren müssen außerdem den sicheren Umgang und die Lagerung gereinigter Geräte und Desinfektionsmittel regeln, um eine Re-Kontamination zu verhindern und das Personal zu schützen.
Oberflächenverträgliche Desinfektionsmittel
Bei der Auswahl oberflächenverträglicher Desinfektionsmittel müssen Programmverantwortliche Wirkstoffe mit validierter Wirksamkeit gegen Zielorganismen und dokumentierter Materialverträglichkeit priorisieren, um Geräteschäden und diagnostische Störungen zu vermeiden. Der Auswahlprozess sollte sich auf standardisierte Wirksamkeitsdaten (z. B. EN, AOAC) und materialverträglichkeitsbezogene Angaben der Hersteller stützen. Ausgewählte Produkte benötigen klar definierte Einwirkzeiten, um mikrobiologische Wirksamkeit zu gewährleisten, ohne durch längere Exposition Dichtungen, Kunststoffe oder Optiken zu beschädigen. Die Anwendungsarten müssen zum Gerätdesign passen, um Ablagerungen oder Aerosolisierung der Mittel zu vermeiden. Eine Verträglichkeitsprüfung an repräsentativen Komponenten wird vor der routinemäßigen Verwendung empfohlen. Aufzeichnungen sollten Chargenbezeichnung, Konzentration, Einwirkzeit und beobachtete Effekte erfassen. Eine regelmäßige Überprüfung der Evidenz und von Zwischenfallberichten stellt die fortgesetzte Eignung sicher, wenn sich Formulierungen oder Gerätematerialien ändern.
Gerätespezifische Reinigungsintervalle
Regelmäßig festgelegte Reinigungsintervalle für Diagnostikgeräte sollten basierend auf Gerätedesign, Nutzungsfrequenz, Risikoprofil der Patientenpopulation und Herstellerempfehlungen etabliert werden, um eine effektive Entfernung von Kontaminanten zu gewährleisten, ohne die Funktion zu beeinträchtigen. Die Intervalle müssen mit den Herstellerangaben und validierten Reinigungsmitteln übereinstimmen, um Schäden zu vermeiden, die Lebensdauer von Sensoren zu erhalten und die Messgenauigkeit zu bewahren. Hochkontakt- oder invasive Komponenten erfordern häufigere Zyklen; Gehäuse mit geringem Kontakt können nach einer Risikobewertung reduzierte Zeitpläne folgen. Die Dokumentation von Reinigungsereignissen und Abweichungskriterien ermöglicht Rückverfolgbarkeit und kontinuierliche Verbesserung. Validierungsstudien sollten die mikrobielle Reduktion, Materialverträglichkeit und Auswirkungen auf die Kalibrierung bestimmen. Schulungen sichern die Einhaltung von Intervallen und Methoden. Überprüfen Sie die Intervalle regelmäßig, insbesondere nach Vorfallberichten, Änderungen in der Patientenzusammensetzung oder aktualisierten Herstellerangaben.
Sichere Handhabung und Lagerung
Entsprechend festgelegter Reinigungsintervalle legen Protokolle für sichere Handhabung und Lagerung fest, wie Geräte zwischen den Einsätzen geschützt werden, um eine Neukontamination zu verhindern und die Wirksamkeit von Desinfektionsmitteln zu erhalten. Das Personal muss validierte Trockenzeiten vor der Lagerung einhalten und vermeiden, feuchte Gegenstände zu stapeln, da dies die biozide Wirkung beeinträchtigt. Gereinigte Geräte werden, sofern vom Hersteller vorgeschrieben, in temperaturkontrollierter Lagerung aufbewahrt, um die Materialintegrität und die Stabilität des Desinfektionsmittels zu gewährleisten. Einwegkomponenten bleiben bis zum Einsatz in manipulationssicheren Verpackungen, um Sterilität zu garantieren. Bei der Handhabung werden Handschuhe und vorgesehene Übertragungswannen verwendet, um Kontakt mit Oberflächen zu begrenzen; dokumentierte Chain-of-Custody-Protokolle verfolgen Bewegung und Lagerbedingungen. Routinemäßige Audits überprüfen die Einhaltung von Einwirkzeiten, Lagertemperaturen und Verpackungsintaktheit. Abweichungen führen zu Quarantäne, erneuter Aufbereitung und Ursachenanalyse, um das Infektionsrisiko zu mindern.
Routineprüfungen und Kalibrierungsverfahren
Routineprüfungen und festgelegte tägliche Verifizierungsverfahren gewährleisten, dass Diagnosegeräte vor der Verwendung innerhalb der vorgegebenen Toleranzen arbeiten. Regelmäßig geplante Kalibrierintervalle, abgestimmt auf die Herstellerangaben und Qualitätsmanagementstandards, erhalten die Messgenauigkeit im Zeitverlauf. Vollständige Dokumentation der Prüfungen und Kalibrierungen, einschließlich Daten, Personal, Ergebnissen und Rückverfolgbarkeit zu Standards, unterstützt die Prüfbarkeit und kontinuierliche Qualitätssicherung.
Tägliche Geräteüberprüfung
Tägliche Überprüfung diagnostischer Geräte gewährleistet die funktionale Integrität und Messgenauigkeit vor der klinischen Nutzung. Die Praxis erfordert eine standardisierte Bediener-Checkliste, die Sichtprüfung, Einschalt-Selbsttests, Sensorintegrität und Anschlusssicherheit dokumentiert. Bediener gleichen die Ergebnisse mit den jüngsten Leistungsprotokollen ab und kennzeichnen Abweichungen zur sofortigen Isolierung. Einfache Funktionsprüfungen — Displaylesbarkeit, Alarmauslösung und Zubehörkompatibilität — werden aufgezeichnet und mit Zeitstempel versehen. Die Umgebungsüberwachung von Temperatur, Luftfeuchtigkeit und möglicher elektromagnetischer Störung wird durchgeführt, um sicherzustellen, dass die Umgebungsbedingungen innerhalb der Gerätespezifikationen bleiben. Verbrauchsmaterialstände und Kalibrierungsanzeigen werden überprüft; vorübergehende Ausreißer führen zu Wiederholungsprüfungen und nicht zur vorschnellen Verwendung. Die Dokumentation ist knapp gehalten und auditierbar abrufbar. Schulungen gewährleisten eine konsistente Durchführung und Erkennung von Anomalien und reduzieren das Patientenrisiko, indem sie die Weitergabe unerkannter Gerätefehler verhindern.
Geplante Kalibrierungsintervalle
Bei festgelegten kalender- und nutzungsbasierten Intervallen gewährleistet die geplante Kalibrierung, dass diagnostische Geräte die metrologische Genauigkeit behalten und auf anerkannte Standards rückführbar sind. Kalibrierungspläne ergeben sich aus Herstellerangaben, historischen Leistungsdaten und regulatorischen Anforderungen; die Optimierung der Intervalle balanciert Messunsicherheit gegen Ausfallzeiten im Betrieb und Kosten. Eine formale Risikoabschätzung identifiziert kritische Parameter, Auswirkungen auf die Patientensicherheit und die Wahrscheinlichkeit von Drift, und steuert kürzere Intervalle für risikoreiche Analytiken oder häufige Nutzung. Routinemäßige Kontrollen vor einer vollständigen Kalibrierung erkennen frühe Abweichungen und lösen einen beschleunigten Service aus, wenn Ergebnisse vordefinierte Toleranzen überschreiten. Rückführbare Referenzmaterialien und akkreditierte Labore sichern die Vergleichbarkeit, während quantifizierte Unsicherheit die Akzeptanzkriterien informiert. Die periodische Überprüfung der Kalibrierungsergebnisse verfeinert die Intervalloptimierung und richtet die Ressourcenallokation an der Evidenz von Stabilität und verbleibendem Risiko aus.
Dokumentation und Nachverfolgbarkeit
Wie wird jede Prüfung und Kalibrierung dokumentiert, um die Messintegrität und Rückverfolgbarkeit zu gewährleisten? Die Dokumentation muss systematisch erfolgen: Einträge enthalten Datum, Bediener, Geräte-ID, Verfahren, Ergebnisse und Korrekturmaßnahmen. Elektronische Systeme mit Versionskontrolle und unveränderlichen Prüfprotokollen werden bevorzugt, um Datenverlust oder nachträgliche Änderungen zu verhindern.
- Papierprotokoll mit Unterschriften und gestempelten Kalibrierschildern für sofortige Sichtbarkeit am Gerät.
- Labor-Informationsmanagementsystem, das zeitgestempelte Kalibrierdateien und -zertifikate exportiert.
- Barcode-versehene Geräte, die mit einer zentralen Datenbank verknüpft sind und Historie sowie verantwortliches Personal anzeigen.
- Kalibrierzertifikate, die in schreibgeschützten Archiven mit verknüpften Wartungsaufträgen und Abweichungsberichten gespeichert sind.
Solche Aufzeichnungen ermöglichen eine schnelle Überprüfung, unterstützen behördliche Inspektionen und erlauben Trendanalysen für präventive Wartung und Qualitätssicherung.
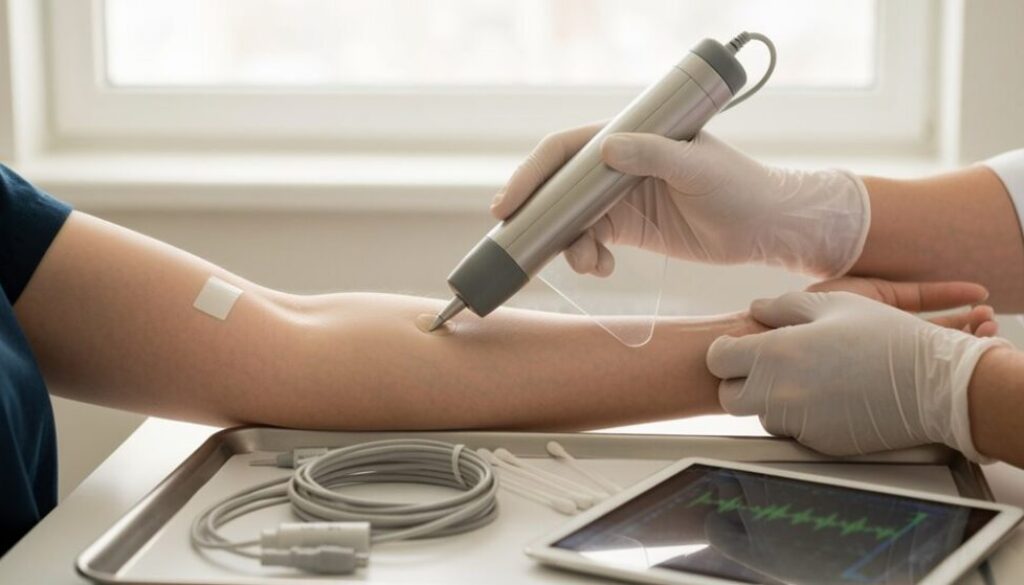
Korrekte Patientenlagerung und Anlegen des Geräts
Bei der Bewertung der korrekten Patientenpositionierung und der Anbringung von Geräten sollten Kliniker Priorität auf Ausrichtung, Stabilität und Zugang zur Überwachungsstelle legen, um genaue Messungen zu gewährleisten und Artefakte zu minimieren. Der Anwender sorgt für Patientenkomfort und gleichzeitig für eine ergonomische Ausrichtung, die reproduzierbare Datenerfassung unterstützt. Lagerungshilfen werden so ausgewählt, dass neutrale Gelenkwinkel beibehalten, Druckstellen entlastet und Bewegungen während der Aufzeichnung verhindert werden. Eine klare Identifizierung der Geräte-Landmarken leitet eine konsistente Platzierung; dokumentierte Abstandswerte zwischen Landmarke und Gerät verringern die Variabilität zwischen verschiedenen Anwendern. Haftsensoren und Kabel werden mit kontrollierter Spannung angebracht, um Hautscherung und Bewegungsartefakte zu vermeiden. Bei Blutdruckmanschetten und Gliedmaßensensoren werden Manschettengröße und Platzierung in Bezug auf anatomische Landmarken gemäß den Herstellerangaben überprüft. Pulsoximeter und EKG-Elektroden werden auf ausreichende Perfusion und Hautkontakt geprüft und neu positioniert, wenn die Signalqualität unter vordefinierte Schwellenwerte fällt. Bei Transfers oder erforderlichen Anpassungen wird vor der diagnostischen Interpretation die Signalqualität und der Patientenkomfort erneut bewertet.
Infektionskontrolle und persönliche Schutzausrüstung
Implementieren Sie strenge Infektionsschutzmaßnahmen und eine angemessene Auswahl an persönlicher Schutzausrüstung (PSA), um die Übertragung von Krankheitserregern bei der Verwendung diagnostischer Geräte zu minimieren. Der Klinikmitarbeiter hält sich an die Händehygiene vor und nach dem Kontakt mit dem Gerät, wendet Atemhygiene in Patientennähe an und begrenzt Geräteoberflächen, die Körperflüssigkeiten ausgesetzt sind. Die Auswahl der PSA ist auf die jeweilige Aufgabe abgestimmt: Handschuhe bei Kontakt mit Schleimhäuten, Augenschutz bei Spritzgefährdung und Masken, wenn Aerosole erzeugt werden oder bei engem Gesicht-zu-Gesicht-Kontakt. Einwegbarrieren werden auf Sonden und Touch-Bedienelemente angebracht; wiederverwendbare Komponenten werden gemäß validierten Desinfektionsprotokollen gereinigt, die mit den Gerätewerkstoffen kompatibel sind. Die Umgebungspflege konzentriert sich auf stark berührte Flächen und Andockstationen von Geräten. Schulung und Kompetenzbewertung stellen korrektes An- und Ablegen sowie Entsorgen sicher, um Kreuzkontaminationen zu vermeiden. Die Dokumentation von Reinigungsintervallen und Vorfallmeldungen unterstützt die Qualitätsverbesserung und die Einhaltung von Vorschriften.
- Visualisieren Sie den Handschuhwechsel zwischen Patienten, um eine Übertragung über Kontaktflächen zu verhindern.
- Stellen Sie sich vor, dass Sondenabdeckungen unmittelbar nach dem Gebrauch verworfen werden.
- Stellen Sie sich vor, dass während hustenfördernder Maßnahmen Maske und Augenschutz getragen werden.
- Stellen Sie sich klare Protokolle vor, die Desinfektion und Einhaltung der Händehygiene dokumentieren.
Sicherer Umgang und Lagerung von Verbrauchsmaterialien und Batterien
Verbrauchsmaterialien sollten unter den vom Hersteller empfohlenen Bedingungen gelagert werden – kontrollierte Temperatur, Feuchtigkeit und kontaminationsfreie Verpackung –, um Leistung und Haltbarkeitsintegrität zu erhalten. Batterien erfordern eine Handhabung, die Kurzschlussrisiken minimiert, den Kontakt mit Feuchtigkeit oder extremen Temperaturen verhindert und Protokolle zur Entsorgung oder zum Recycling beschädigter oder abgelaufener Zellen befolgt. Klare Kennzeichnung, sichere Lagerung und routinemäßige Bestandsprüfungen reduzieren Fehler und gewährleisten die Zuverlässigkeit des Geräts.
Richtige Lagerung von Verbrauchsmaterialien
Bei der Verwaltung von Verbrauchsmaterialien für Diagnostikgeräte verringern richtige Lagerung und Handhabung von Verbrauchsmaterialien und Batterien das Kontaminationsrisiko, erhalten die Haltbarkeit und gewährleisten die Geräteleistung. Die Klinik verwendet temperaturgeregelte Regale für Reagenzien und verschlossene Behälter für Einwegartikel; der Bestand wird nach Verfallsdatum gedreht und protokolliert. Einwegartikel verbleiben bis zum Einsatzort in der Originalverpackung. Notfallpakete wie Erste-Hilfe-Sets werden getrennt überprüft, um Kreuzkontaminationen mit Testmaterialien zu vermeiden. Klare Kennzeichnung, Zugang zu PSA und Reinigungs-/Gefahrenbeseitigungs-Sets sind vorhanden. Regelmäßige Audits überprüfen die Umgebungsbedingungen und die Unversehrtheit des Bestands.
- Regale mit Temperaturüberwachung und Alarmen.
- Getrennte Zonen für sterile, nicht-sterile und biologisch gefährliche Abfälle.
- FIFO-Drehung (First In, First Out) und digitale Verfallsüberwachung.
- Verschlossener Lagerbereich für eingeschränkte Artikel mit Zugangsbuch.
Sichere Batteriehandhabung
Regelmäßig geprüfte und ordnungsgemäß gelagerte Batterien sind unerlässlich, um sicherzustellen, dass Diagnosegeräte zuverlässig und sicher arbeiten. Das Personal sollte den Richtlinien des Herstellers für das Laden, die zulässigen Temperatur- und Feuchtigkeitsgrenzen bei der Lagerung sowie Rotationspläne folgen, um Kapazitätsverluste und Leckagen zu minimieren. Regelmäßige Spannungsüberwachung erkennt Zellen mit verringerter Leistung, bevor sie Messungen beeinträchtigen; ein dokumentierter Akzeptanzbereich und mit Zeitstempel versehene Protokolle unterstützen die Rückverfolgbarkeit. Beschädigte, aufgeblähte oder korrodierte Batterien müssen isoliert und gekennzeichnet werden und gemäß den örtlichen Vorschriften und den Betriebsprotokollen ordnungsgemäß entsorgt werden, um Kontamination und Brandrisiken zu verhindern. Verwenden Sie kompatible Ladegeräte und vermeiden Sie das Mischen von Chemien oder unterschiedlichen Altersgruppen innerhalb von Gerätekammern. Notfallverfahren für thermische Ereignisse und die Eindämmung von Auslaufen sollten zugänglich sein und regelmäßig geübt werden. Bei der Beschaffung sollten bevorzugt zertifizierte Lieferanten und Batterien mit nachprüfbaren Testdaten berücksichtigt werden.
Interpretation von Messwerten und Erkennung von Artefakten
Wie können Kliniker echte physiologische Signale von Artefakten auf Ausgaben diagnostischer Geräte unterscheiden? Kliniker sollten die Signalform, die Konsistenz mit dem klinischen Kontext und den Gerätestatus beurteilen. Bewegungsartefakte treten häufig als abrupte, hochamplitudige Abweichungen auf, die nicht mit den zugrunde liegenden Rhythmen übereinstimmen; Baseline-Wander (Grundlinienwanderung) erscheint als niederfrequenter Drift, der ST-Veränderungen vortäuschen kann. Systematische Überprüfung reduziert Fehlinterpretationen: Vergleichen Sie gleichzeitig aufgezeichnete Kanäle, überprüfen Sie die Sensorposition, und korrelieren Sie mit der Patientenaktivität und den Vitalparametern. Automatisierte Algorithmen unterstützen die Erkennung, erfordern aber eine menschliche Bestätigung.
- Visuelle Inspektion: Beurteilen Sie Form der Wellen, Steigung und zeitliche Beziehung zur Atmung oder Bewegung.
- Sensoren neu positionieren: Überprüfen Sie Ableitungen, Klebematerialien und den Elektrodenkontaktwiderstand, um Bewegungsartefakte zu beseitigen.
- Filter mit Vorsicht anwenden: Hochpassfilter reduzieren Baseline-Wander, können aber niederfrequente Pathologien verändern.
- Klinisch korrelieren: Stimmen Sie die Geräteanzeigen mit Auskultation, Pulspalpation oder Sekundärmonitoren ab, um echte Physiologie zu bestätigen.
Entscheidungen sollten die Patientensicherheit priorisieren; dokumentieren Sie Korrekturmaßnahmen und wiederholen Sie Messungen, wenn Unsicherheit besteht.
Dokumentation, Etikettierung und Rückverfolgbarkeit
Klare, zeitnahe Dokumentation und robuste Kennzeichnungspraktiken verbinden beobachtete Signale und Korrekturmaßnahmen mit der Patientenidentität und dem Gerätezustand und unterstützen so eine genaue Interpretation und Kontinuität der Versorgung. Die Dokumentation muss Zeitstempel, Gerätekennzeichnungen, Kalibrierungsstatus und Interventionen verzeichnen, damit Ereignisse rekonstruiert werden können und Auditspuren für Qualitätsverbesserung und rechtliche Compliance geschaffen werden. Etiketten an Elektroden, Sensoren und Steckverbindern sollten langlebig, eindeutig und beständig gegenüber Reinigungsmitteln sein; Farbcodierung und eindeutige Kennungen reduzieren das Risiko von Fehlanschlüssen und ermöglichen eine schnelle Überprüfung. Nachverfolgbarkeit erfordert die Verknüpfung von Geräteprotokollen, Chargennummern von Verbrauchsmaterialien und Patientenakten, sodass Rückrufe oder nachteilige Befunde gezielt adressiert werden können. Elektronische Systeme sollten unveränderliche Einträge, Nutzerzuordnung und Änderungsverläufe bewahren, um regulatorischen Erwartungen und forensischen Anforderungen zu genügen. Verfahren für Archivierung, sicheren Zugriff und routinemäßige Überprüfung von Aufzeichnungen bestätigen Integrität und Verfügbarkeit. Datenaufbewahrungsrichtlinien müssen mit den jeweiligen gesetzlichen Vorgaben in Einklang stehen und zugleich den klinischen Nutzen berücksichtigen. Eine klare Governance weist Verantwortung für Kennzeichnung, Dokumentation und periodische Audits zu, um ein Auseinanderdriften von etablierten Standards zu verhindern.
Mitarbeiterschulung, Kompetenz und Vorfallmeldung
Wer befugt ist, diagnostische Geräte zu bedienen, zu warten und auf Ausfälle zu reagieren, muss definiert, beurteilt und dokumentiert werden. Kompetenzprogramme für Mitarbeiter kombinieren standardisierte Schulungen, objektive Beurteilungen und regelmäßige Neubewertungsintervalle. Hinweise stützen gemischte Methoden: formale Unterweisung, beaufsichtigte Praxis, Peer-Coaching und Szenariosimulationen zur Festigung der Reaktionen auf seltene Ereignisse. Kompetenznachweise, die mit Gerätemodellen und Wartungsplänen verknüpft sind, ermöglichen Rückverfolgbarkeit und gezielte Nachschulungen. Protokolle zur Vorfallmeldung sollten einfach sein, anonyme Optionen bieten und mit Ursachenanalysen und Korrekturmaßnahmen verknüpft werden. Daten aus Meldungen informieren die Geräteauswahl, Anpassungen von Arbeitsabläufen und gezielte Simulationsübungen. Die Leitung muss Zeit und Ressourcen für die laufende Aufrechterhaltung von Fähigkeiten und die Einhaltung von Audits sicherstellen. Klare Eskalationswege verringern Verzögerungen beim Management gerätebezogener unerwünschter Ereignisse. Kontinuierliche Qualitätsverbesserung integriert Schulungsergebnisse mit Vorfalltrends, um Rückkopplungsschleifen zu schließen und die Einhaltung von Vorschriften nachzuweisen.
- Ein Anfänger, der unter Aufsicht durch Peer-Coaching übt.
- Ein Techniker, der durch eine objektive Beurteilung validiert wurde.
- Ein Kliniker, der Szenariosimulationen für Notfälle probeniert.
- Ein Manager, der Vorfallberichte und Korrekturmaßnahmen prüft.